La vacuna desde este año también para los varones
HABLEMOS DEL HPV
 Abril 2017
Abril 2017
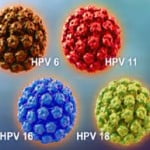
La abreviatura con la que denominamos al virus HPV deriva de las palabras “herpes-papiloma-humano”. Es un virus pequeño con aproximadamente 100 serotipos conocidos de los cuales 25 pueden afectar la mucosa de los genitales y de ellos 19 provocar cáncer tanto en la mujer como en el hombre
Se transmite casi exclusivamente por vía sexual, a pesar de conocerse la transmisión de la madre al feto por el contacto directo con las lesiones.
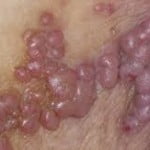
Es un virus que tiene predilección por la piel y las mucosas. De allí que es fundamental para su contagio el contacto directo de persona a persona. La relación sexual es la puerta de entrada del virus, provocando distintos grados de lesión o enfermedad. En la mayoría de los casos la infección queda latente, sin manifestar signos ni síntomas pero constituyéndose en fuente de contagio. En otras ocasiones generan la producción de verrugas, algunas de las cuales pueden malignizarse y en algunas oportunidades provocan cáncer. Dependerán las características de la lesión que originen y del tipo de virus ingresado.
El virus HPV tiene como característica generar una leve, corta y escasa respuesta de anticuerpos cuando ingresa al organismo. Esto le permite permanecer durante mucho tiempo en las células de las mucosas y provocar lesiones de lenta evolución.
Es importante señalar que en la mayoría de los jóvenes el HPV ingresa a tempranas edades, durante el inicio de las relaciones sexuales. Si bien la mayoría de estas infecciones podrán no manifestarse, otras constituirán el origen de verrugas o cánceres.

El sexo oral, muy frecuente en el inicio sexual de los adolescentes, suele ser la puerta de entrada para que el virus desarrolle su actividad. Las relaciones sexuales sin protección, lamentablemente muy comunes en estas edades, también favorecen la diseminación. De esta forma las mucosas comprometidas con la actividad sexual son las habitualmente agredidas por el virus. Así la vulva, la vagina y el cuello uterino en la mujer, el pene y el escroto en el hombre y el ano y la boca en ambos sexos son los sitios de aparición más frecuentes de verrugas y cánceres.
El HPV entonces es un virus especial. Se contagia de mucosa a mucosa, es difícil conocer el período de incubación de las lesiones que provoca, es difícil detectarlo en el organismo, dado que provoca pocos anticuerpos y por breve tiempo. Tiene una evolución variable. Puede perdurar en las células sin provocar enfermedad o al contrario desarrollar desde verrugas hasta cánceres.
Hay métodos diagnósticos que detectan la inflamación producida en forma precoz, previniendo la evolución de la misma. Entre ellos se destaca la colposcopía que mediante la tinción del cuello uterino y una lente logra detectar en forma precoz la lesión.
La vacuna contra el HPV indicada actualmente provee defensas contra 9 serotipos de virus, entre los que se encuentran los productores de verrugas y en especial de cánceres.
Por medio de la inmunización se incrementa la respuesta de anticuerpos del organismo contra el virus, haciéndola además más prolongada y eficaz que la que generaría la infección natural.
Desde el inicio de este año la vacuna se comenzó a aplicar en forma gratuita y obligatoria también a los varones. De esta forma se disminuyen aún más las probables fuentes de contagio sexual a la par que se previene también el cáncer en los genitales masculinos.
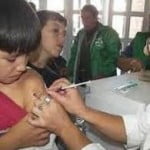
La edad estipulada para la aplicación es la de los 11 años en ambos sexos y dada la cercanía frecuente del inicio de las relaciones sexuales. Se aplican 2 dosis con una separación de 6 meses. Si la vacuna fuera aplicada luego de los 14 años de edad se requiere 3 dosis, con una separación de 2 meses entre las dos primeras y de 4 entre la segunda y la tercera.
Los adolescentes que aún no han iniciado actividad sexual son los más beneficiados por la vacuna. No obstante no es contraindicación la aplicación de la misma en los que ya la han comenzado.
La vacuna no reemplaza a los controles ginecológicos que incluyen al PAP y a la colposcopía.
La vacuna ha demostrado ser ampliamente efectiva y segura habiendo superado las más exigentes pruebas de calidad en todo el mundo.
Así como la vacuna contra la hepatitis A ha disminuido la frecuencia de los transplantes hepáticos motivados por dicha enfermedad, es de esperar que con el tiempo podamos observar el mismo retroceso en la aparición de cánceres de cuello uterino y demás lesiones provocadas por el HPV.